Baarmoederhalskanker
Baarmoederhalskanker is een ernstige ziekte waar u aan kunt overlijden. De ziekte is goed te genezen als die op tijd ontdekt wordt. Met het bevolkingsonderzoek maken we een uitstrijkje. Zo kunnen we baarmoederhalskanker voorkomen of vroeg ontdekken. Het is dan goed te genezen.
Klachten
Vaak geeft baarmoederhalskanker geen klachten. Zeker in het begin niet. Het wordt meestal ontdekt bij het uitstrijkje. De klachten bij baarmoederhalskanker kunnen zijn:
- bloed uit uw vagina als u niet ongesteld bent
- slijm uit uw vagina dat er anders uitziet dan normaal. Het slijm is bijvoorbeeld bruin of zwart-rood.
- bloed uit uw vagina tijdens of na het vrijen
- bloed uit uw vagina terwijl u al in de overgang bent geweest. U verliest bloed terwijl u al een jaar of langer niet meer ongesteld bent.
Wordt baarmoederhalskanker pas laat ontdekt? Dan kan de tumor verder gegroeid zijn in de organen en weefsels vlakbij de baarmoederhals. Bijvoorbeeld in het laatste stukje van de dikke darm (endeldarm) of de blaas. U kunt dan andere klachten krijgen, zoals:
- pijn bij het plassen
- vaak blaasontstekingen
- bloed bij het plassen
- bloed of slijm in uw poep
- een zeurende pijn onderin de buik
Uitzaaiingen
Cellen van de tumor kunnen ergens anders in het lichaam komen. Meestal in de lymfeklieren onder in de buik (het bekken). Dit zijn uitzaaiingen. Soms komen er uitzaaiingen in andere delen van het lichaam. Zoals de longen, de lever of de botten.
Oorzaken
De baarmoederhals is het smalle deel van de baarmoeder. Het zit onderaan de baarmoeder.
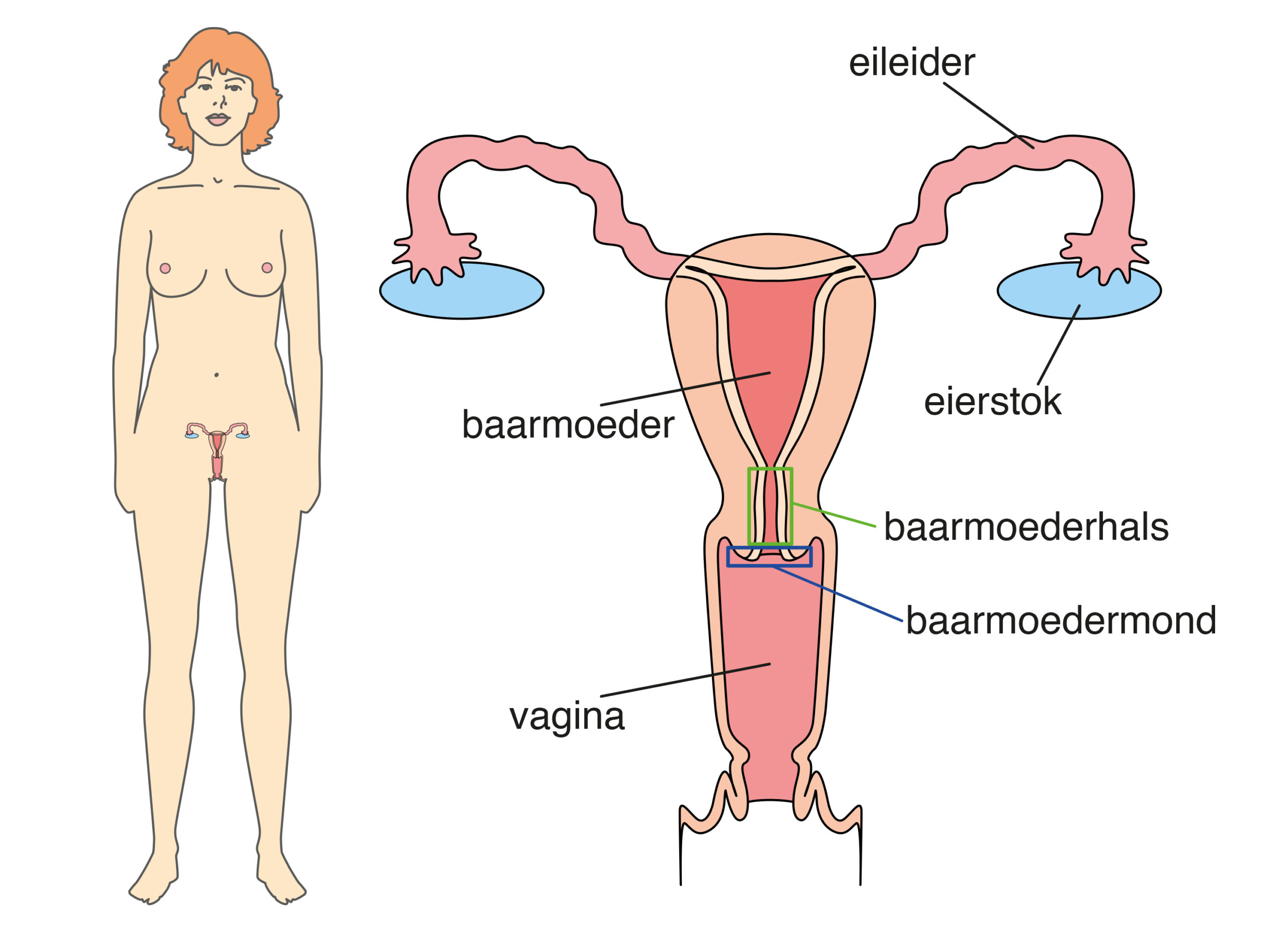
Baarmoederhalskanker komt door een virus: het humaan papillomavirus (HPV). Het virus zit in de slijmvliezen. Slijmvliezen zitten bijvoorbeeld bij de schaamlippen, in de vagina, baarmoedermond, mond en keel. U kunt het virus krijgen via seks. Bijna iedereen die seks heeft of heeft gehad, krijgt het virus een keer of vaker. Mannen en vrouwen. Dat is dus eigenlijk heel normaal.
Als u besmet bent met HPV, merkt u dat niet. Meestal maakt uw afweer het virus dood. Maar soms lukt dat niet. Het virus blijft dan jaren in en om de baarmoedermond zitten. Dan kunnen er cellen komen die er anders uitzien. We noemen dat het voorstadium van baarmoederhalskanker. Zonder behandeling kunnen die cellen baarmoederhalskanker worden.
Onderzoek
Heeft de gynaecoloog u verteld dat u baarmoederhalskanker heeft? Dan is meer onderzoek nodig om te kijken welke behandeling voor u het beste is. De gynaecoloog onderzoekt:
- hoe groot het gezwel is
- of de kanker zit in de ophangbanden van de baarmoeder. Dit is weefsel waarmee de baarmoeder vastzit in de buik.
- of u uitzaaiingen heeft in uw lymfklieren of ergens anders in uw lichaam
We kunnen het onderzoek op verschillende manieren doen:
MRI-onderzoek
Biopt
Lisexcisie
PET-CT-scan
Bloedonderzoek
Onderzoek vagina en baarmoederhals
Onderzoek of bestraling kan
- onderzoek met een spreider. De gynaecoloog brengt een spreider in uw vagina. Zo kan de gynaecoloog uw baarmoedermond en vagina goed bekijken. De gynaecoloog kan zien hoe groot de tumor is en of de tumor in uw vagina is gegroeid.
- onderzoek met één of twee vingers in uw vagina. De andere hand legt de gynaecoloog op uw buik. Zo kan de gynaecoloog voelen hoe groot de tumor is. Ook kan de gynaecoloog voelen of de kanker in de ophangbanden van de baarmoeder zit. De arts kan ook met een vinger via de anus (poepgat) uw endeldarm voelen. Dit is het laatste stukje van de dikke darm.
- een echo via de vagina. Dit is een onderzoek met geluidsgolven. De gynaecoloog brengt een echo-apparaatje met wat glijmiddel erop in uw vagina. Het echo-apparaatje is een soort staafje. Op een beeldscherm kan de gynaecoloog uw baarmoederhals, baarmoeder en eierstokken bekijken. De gynaecoloog kan meten hoe groot het gezwel is. Het onderzoek duurt ongeveer 5 tot 10 minuten.
Welk stadium
Na de onderzoeken hoort u van uw gynaecoloog hoe ver de ziekte bij u is. Gynaecologen gebruiken daarvoor een indeling van stadium 1 tot en met stadium 4:
Stadium 1
Stadium 2
- 2a: in het bovenste deel van de vagina
- 2b: in de ophangbanden van de baarmoeder en in weefsels dichtbij de baarmoederhals
Stadium 3
Stadium 4
De behandeling van baarmoederhalskanker gebeurt in een aantal ziekenhuizen die daarin gespecialiseerd zijn. Soms stuurt de gynaecoloog u door naar een ander ziekenhuis.
Behandeling
Welke behandeling mogelijk is, ligt aan hoe ver de ziekte bij uw is.
Als u misschien nog kunt genezen
Als de ziekte in een vroeg stadium ontdekt is (stadium 1 en 2a) zijn deze behandelingen mogelijk:
- een operatie
- bestraling (soms ook na de operatie)
- chemotherapie
Is de ziekte in een verder stadium? Dus zijn er uitaaiingen naar de lymfeklieren of heeft u een uitgebreide tumor? Dan kan de behandeling uit chemotherapie en doelgerichte therapie bestaan:
- chemotherapie en bestraling (chemoradiatie)
- bestraling en een warmtebehandeling (hyperthermie)
Als genezing niet meer kan
Dit is het geval bij uitzaaiingen naar de longen, botten of lever.
U beslist samen met de gynaecoloog welke behandeling het beste bij uw situatie past. Dat ligt bijvoorbeeld af van hoe groot de tumor is en of u uitzaaiingen heeft. Maar ook of u nog kinderen wilt en of u in de overgang bent geweest.